Цервіцит
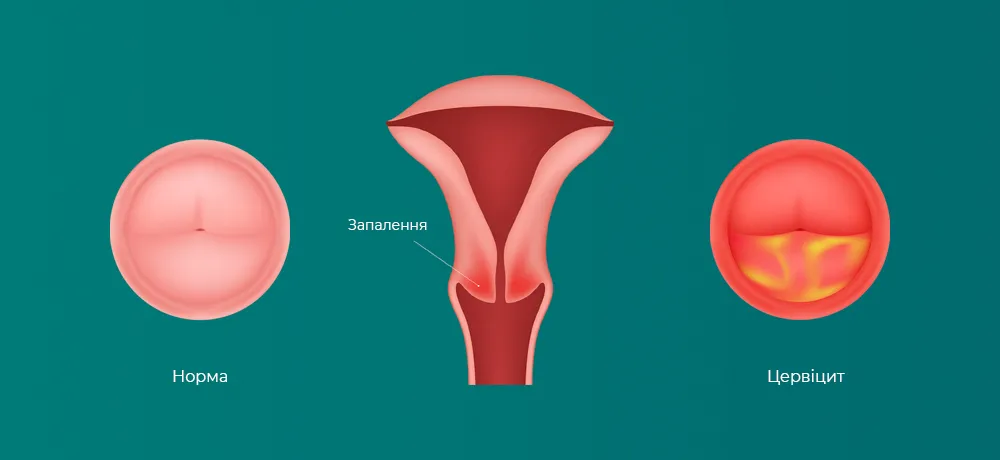
Цервіцит — це запалення шийки матки, яке виникає внаслідок інфекцій, гормональних змін або пошкоджень. Це одне з найпоширеніших гінекологічних захворювань у жінок, яке може тривалий час перебігати безсимптомно, але призводити до серйозних ускладнень, включно з ерозією шийки матки, безпліддям, рецидивами інфекцій та хронічним болем.
Цервіцит часто маскується під «звичайні виділення», але насправді це стан, який потребує професійної діагностики та лікування у гінеколога.
Причини розвитку цервіциту
Цервіцит виникає внаслідок інфекційних або неінфекційних факторів та може розвиватися як гостро, так і переходити у хронічний цервіцит, якщо вчасно не провести лікування. Найважливіше — правильно визначити етіологію, бо саме від цього залежить схема лікування.
Статеві інфекції (ПЛР-підтверджені) — найчастіша причина цервіциту
Інфекційний або бактеріальний цервіцит виникає тоді, коли в шийку матки проникають мікроорганізми, що передаються статевим шляхом.
Основні збудники цервіциту:
- Хламідії (найчастіше у молодих жінок);
- Мікоплазма;
- Уреаплазма;
- Трихомоніаз;
- Гонорея;
- Герпесвірусна інфекція (HSV);
- ВПЛ (вірус папіломи людини).
Такі інфекції спричиняють:
- Бактеріальний цервіцит;
- Гострий цервіцит;
- Ендоцервіцит;
- Виразки на шийці матки;
- Гнійні або жовті виділення;
- Болючість під час статевого акту;
- Запалення шийки матки зі швидким переходом у хронічну форму.
Часто інфекції ППС довгий час перебігають без симптомів, тому жінка може не підозрювати проблему, доки не з’являються ускладнення: ерозія шийки матки, дисплазія або безпліддя.
Вірусні інфекції (особливо ВПЛ)
ВПЛ (вірус папіломи людини) може викликати:
- Хронічне запалення шийки матки;
- Ерозивні зміни;
- Ацетобілі ділянки на шийці;
- Дисплазію (CIN 1–3);
- Утворення кондилом або плоских бородавок.
Важливо: ВПЛ високого ризику — основний фактор розвитку раку шийки матки, тому запалення у поєднанні з ВПЛ потребує особливо ретельного контролю.
Травми шийки матки (механічні пошкодження)
Механічні мікротравми створюють «вхідні ворота» для інфекції та призводять до того, що навіть умовно-патогенна мікрофлора викликає ендоцервіцит.
Травми виникають після:
- Пологів та розривів шийки;
- Інтенсивного або травматичного статевого акту;
- Використання великих секс-іграшок;
- Невдалих гінекологічних процедур (біопсія, діатермокоагуляція, гістеросальпінгографія);
- Самостійних спринцювань та агресивних антисептиків;
- Абортів або інструментальних втручань.
Мікропошкодження → набряк → вразливість слизової → проникнення інфекції → цервіцит у жінок. Такі випадки часто переходять у хронічний цервіцит, якщо їх не лікувати вчасно.
Гормональні порушення
Гормональний фон напряму впливає на стан слизової шийки матки.
Найчастіші причини гормональних порушень:
- Дефіцит естрогенів (післяпологовий період, пременопауза, лактація);
- Гіпотиреоз;
- Полікістоз яєчників (ПКЯ);
- Стрес та хронічна втома;
- Ендокринні захворювання.
При нестачі естрогену слизова стає тонкою, сухою, легко травмується. Це сприяє розвитку:
- Атрофічного цервіциту;
- Яскравої реакції на мінімальні інфекції;
- Повторних рецидивів.
Порушення мікрофлори (дисбіоз, бактеріальний вагіноз)
Порушення вагінальної флори:
- Зменшує кількість лактобактерій;
- Підвищує pH;
- Дозволяє патогенним бактеріям швидко розмножуватися.
Це створює умови для:
- Кандидозного цервіциту;
- Неспецифічного бактеріального цервіциту;
- Рецидивів запалення;
- Формування ерозії та контактних кровотеч.
Ризики зростають при:
- Частій зміні партнерів;
- Використанні агресивних засобів інтимної гігієни;
- Прийомі антибіотиків;
- Зниженні імунітету.
Ослаблений імунітет
Імунна система контролює мікрофлору, пригнічує ріст бактерій та вірусів. При зниженні імунітету (стрес, хвороби, дефіцит вітамінів, хронічні інфекції) ризик запалення шийки матки значно зростає.
Алергічні реакції та контактні подразники
Рідкісна, але важлива причина.
Можуть викликати цервіцит або ендоцервіцит:
- Латекс (презервативи);
- Сперміциди;
- Ароматизовані гелі;
- Лубриканти з агресивними компонентами;
- Мийні засоби.
Таке запалення часто помилково лікують як інфекційне.
Внутрішньоматкові контрацептиви (ВМС)
Тривале носіння ВМС або неправильне введення може провокувати:
- Неспецифічний цервіцит;
- Хронічне запалення;
- Підвищений ризик інфекцій.
Це часто супроводжується ендоцервіцитом та рецидивами.
Підсумок
Цервіцит — багатофакторне захворювання, але в 80% випадків пов’язане зі статевими інфекціями, ВПЛ або порушенням мікрофлори. Правильне визначення причини — ключ до ефективного лікування та запобігання ускладненням, таким як ерозія шийки матки, рецидиви, хронічне запалення та безпліддя.
Симптоми та перші прояви цервіциту
Симптоми залежать від форми: гострий цервіцит або хронічний цервіцит.
Найчастіші прояви:
- Патологічні виділення: Жовті, зелені, пінисті; З неприємним запахом; Кров’янисті після статевого акту (контактні кровотечі).
- Біль під час статевого акту (диспареунія). Особливо при запаленні заднього склепіння.
- Біль унизу живота або в попереку.
- Печіння, свербіж, відчуття дискомфорту у піхві.
- Виразки на шийці матки. Часто виявляються лише при огляді. Запит: "виразки на шийці матки".
- Кров після статевого акту. Ознака запалення та ерозивних змін.
- Відсутність симптомів. При хронічній формі симптомів може не бути взагалі.
Діагностика цервіциту
Щоб правильно встановити причину запалення, проводиться комплексна діагностика.
-
Огляд гінеколога. Виявляються: Набряк, почервоніння, ерозії; Гнійні або слизові виділення; Ознаки ендоцервіциту.
-
Мазок на інфекції (бактеріологічний та ПЛР). Ключова частина діагностики.
-
Кольпоскопія. Показує: Ерозії; Запалення; Ділянки, підозрілі на дисплазію; ВПЛ-асоційовані зміни.
-
Цитологія (ПАП-тест). Важливо для виключення передракових станів.
-
УЗД органів малого таза. Оцінюється стан ендометрія, матки, яєчників.
Лікування цервіциту
Лікування цервіциту залежить від того, який саме збудник викликав запалення, наскільки процес гострий або хронічний, чи є супутні гормональні, імунні або інфекційні порушення. Головний принцип: спочатку знайти причину, потім лікувати. Самолікування або випадкові свічки лише переводять процес у хронічний цервіцит.
Антибіотикотерапія (основний метод при бактеріальному цервіциті)
Антибіотики призначаються у випадках, коли ПЛР аналізи виявляють:
- Бактеріальний цервіцит;
- Хламідіоз;
- Гонорею;
- Мікоплазму / уреаплазму;
- Трихомоніаз.
Важливо: антибіотики підбирають індивідуально, після отримання результатів ПЛР та мазка на інфекції. Це дозволяє уникнути неефективного лікування та рецидивів.
Протигрибкове лікування (при кандидозному цервіциті)
Кандидоз шийки матки часто поєднується з:
- Свербінням;
- Густими білими виділеннями;
- Печінням;
- Рецидивами після антибіотиків.
Призначаються:
- Протигрибкові таблетки;
- Місцеві протигрибкові свічки;
- Відновлення мікрофлори піхви (пробіотики).
Противірусна терапія (ВПЛ, HSV, торпідні вірусні інфекції)
Лікування цервіциту при вірусах включає:
- Противірусні препарати;
- Імуномодулюючі засоби (за показаннями);
- Лікування супутнього вагініту;
- Видалення ВПЛ-асоційованих змін (коагуляція, радіохвильова терапія);
- Контроль ПАП-тесту та кольпоскопії.
Особливу увагу приділяють жінкам із:
- ВПЛ високого онкогенного ризику;
- Дисплазією шийки матки (CIN 1–3);
- Рецидивуючим HSV.
Місцеве лікування
Найчастіше використовується як доповнення до основного лікування.
Місцеві засоби:
- Протизапальні свічки;
- Антисептичні свічки та розчини;
- Регенеруючі гелі;
- Протинабрякові препарати;
- Комбіновані вагінальні свічки (антибактеріальні + протигрибкові).
Місцеве лікування допомагає зняти:
- Біль;
- Печіння;
- Набряк;
- Контактні кровотечі.
Але повністю цервіцит місцевими засобами вилікувати неможливо — вони лише усувають симптоми.
Лікування статевого партнера
Обов’язково при інфекціях:
- Хламідії;
- Гонорея;
- Мікоплазма/уреаплазма;
- Трихомоніаз;
- Герпес.
Якщо партнер не проходить лікування, у 90% випадків відбувається реінфікування → хронічний цервіцит або ендоцервіцит.
Лікування хронічного цервіциту
Хронічний цервіцит потребує комплексного та тривалого лікування, оскільки запалення вже перейшло у повільний, але стійкий процес.
Комплекс лікування включає:
- Подовжений курс антибіотикотерапії (за результатами ПЛР);
- Лікування вагінального дисбіозу (пробіотики у свічках, препарати для нормалізації pH, лікування бактеріального вагінозу);
- Корекція гормонального фону (особливо при дефіциті естрогенів, атрофічних змінах, лактації, пременопаузі);
- Фізіотерапевтичні методи (лазеротерапія, магнітотерапія);
- Усунення супутніх патологій (ектопії, дисплазії (CIN), ВПЛ);
- Профілактика рецидивів (зміцнення імунітету, регулярний огляд у гінеколога, корекція мікрофлори).
Лікування цервіциту під час вагітності
Лікування проводиться максимально щадними препаратами:
- Безпечні антибіотики (категорії В);
- Свічки, дозволені вагітним;
- Контроль інфекцій ППС (особливо хламідія, гонорея);
- Лікування ВПЛ або HSV тільки за показаннями.
Чому важливо лікувати?
- Ризик передчасних пологів;
- Інфікування плода;
- Хоріонамніоніт;
- Слабкість пологової діяльності.
Коли потрібне додаткове втручання?
У випадку повторних рецидивів або хронічного процесу може знадобитися:
- Кольпоскопія;
- Біопсія шийки матки;
- Видалення патологічних ділянок (коагуляція, радіохвиля, кріо).
Лікування цервіциту у жінок завжди індивідуальне. Найважливіше — знайти точний збудник та вилікувати його комплексно. Без лікування цервіцит може призвести до:
- Дисплазії шийки матки;
- Хронічного цервіциту;
- Висхідних інфекцій;
- Безпліддя;
- Проблем під час вагітності.
Цервіцит під час вагітності
Цервіцит при вагітності — небезпечний стан, оскільки може викликати:
- Передчасні пологи;
- Інфікування плода;
- Розриви шийки під час пологів;
- Підтікання навколоплідних вод;
- Безпліддя в майбутньому.
Лікування проводиться максимально щадними методами, переважно місцевими препаратами.
Профілактика та наслідки цервіциту
Профілактика:
- Захищений секс;
- Регулярні огляди;
- Лікування інфекцій ППС;
- Відмова від спринцювань;
- Підтримка мікрофлори піхви;
- Лікування ВПЛ.
Наслідки нелікованого цервіциту:
- Хронічний цервіцит;
- Ерозія шийки матки;
- Ендоцервіцит;
- ВПЛ-асоційована дисплазія;
- Тазові запальні захворювання;
- Безпліддя;
- Рецидиви інфекцій;
- Біль під час статевого акту.
Питання-відповідь
Що таке цервіцит і чим він небезпечний?
Це запалення шийки матки, яке може призвести до ерозії, інфекцій, ВПЛ-ускладнень і безпліддя.
Яке основні причини виникнення запалення?
Інфекції ППС (хламідії, гонорея, ВПЛ), травми, вагіноз, гормональні зміни.
Чим відрізняється гострий і хронічний цервіцит?
Гострий — із вираженими симптомами. Хронічний — майже без симптомів, але небезпечніший.
Як лікують цервіцит під час вагітності?
Переважно місцевими препаратами, індивідуально, під контролем гінеколога.
Чи може цервіцит стати причиною безпліддя?
Так. Хронічний цервіцит викликає спайки, запалення, порушення сперматранспорту.
Ціни
Консультативні послуги
Лікарі
Джерела
- Cervicitis: Causes, Symptoms, Diagnosis & Treatment // Cleveland Clinic.
- Cervicitis // Johns Hopkins Medicine.
- Management and Treatment of Cervicitis: A Review of Clinical Effectiveness and Guidelines. Young C., et al. // Obstetrics & Gynecology. 2017. PMID: 30234930
Стаття перевірена експертом

Лікар-акушер-гінеколог вищої категорії, сексопатолог, хірург





