Цервицит
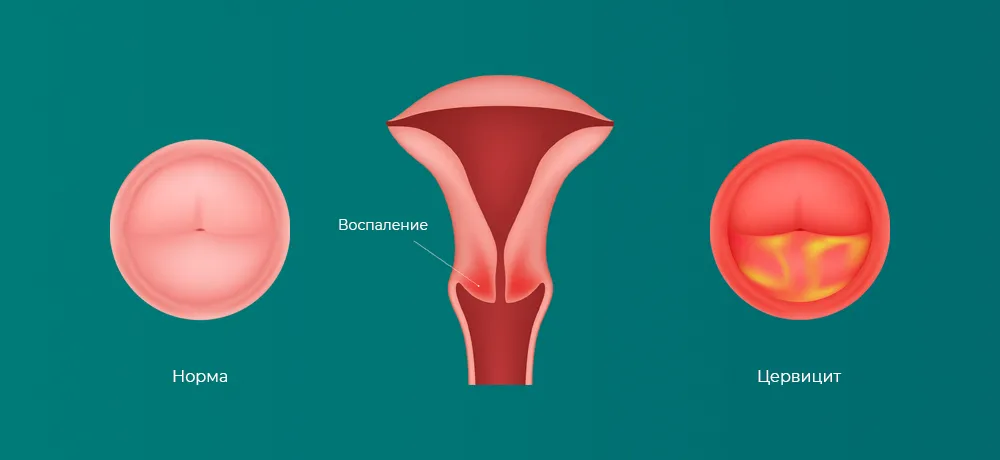
Цервицит — это воспаление шейки матки, которое возникает вследствие инфекций, гормональных изменений или повреждений. Это одно из самых распространенных гинекологических заболеваний у женщин, которое может длительное время протекать бессимптомно, но приводить к серьезным осложнениям, включая эрозию шейки матки, бесплодие, рецидивы инфекций и хроническую боль.
Цервицит часто маскируется под «обычные выделения», но на самом деле это состояние, которое требует профессиональной диагностики и лечения у гинеколога.
Причины развития цервицита
Цервицит возникает вследствие инфекционных или неинфекционных факторов и может развиваться как остро, так и переходить в хронический цервицит, если вовремя не провести лечение. Самое важное — правильно определить этиологию, так как именно от этого зависит схема лечения.
Половые инфекции (ПЦР-подтвержденные) — самая частая причина цервицита
Инфекционный или бактериальный цервицит возникает тогда, когда в шейку матки проникают микроорганизмы, передающиеся половым путем.
Основные возбудители цервицита:
- Хламидии (чаще всего у молодых женщин);
- Микоплазма;
- Уреаплазма;
- Трихомониаз;
- Гонорея;
- Герпесвирусная инфекция (HSV);
- ВПЧ (вирус папилломы человека).
Такие инфекции вызывают:
- Бактериальный цервицит;
- Острый цервицит;
- Эндоцервицит;
- Язвы на шейке матки;
- Гнойные или желтые выделения;
- Болезненность во время полового акта;
- Воспаление шейки матки с быстрым переходом в хроническую форму.
Часто инфекции ИППП долгое время протекают без симптомов, поэтому женщина может не подозревать о проблеме, пока не появляются осложнения: эрозия шейки матки, дисплазия или бесплодие.
Вирусные инфекции (особенно ВПЧ)
ВПЧ (вирус папилломы человека) может вызывать:
- Хроническое воспаление шейки матки;
- Эрозивные изменения;
- Ацетобелые участки на шейке;
- Дисплазию (CIN 1–3);
- Образование кондилом или плоских бородавок.
Важно: ВПЧ высокого риска — основной фактор развития рака шейки матки, поэтому воспаление в сочетании с ВПЧ требует особо тщательного контроля.
Травмы шейки матки (механические повреждения)
Механические микротравмы создают «входные ворота» для инфекции и приводят к тому, что даже условно-патогенная микрофлора вызывает эндоцервицит.
Травмы возникают после:
- Родов и разрывов шейки;
- Интенсивного или травматичного полового акта;
- Использования крупных секс-игрушек;
- Неудачных гинекологических процедур (биопсия, диатермокоагуляция, гистеросальпингография);
- Самостоятельных спринцеваний и агрессивных антисептиков;
- Абортов или инструментальных вмешательств.
Микроповреждение → отек → уязвимость слизистой → проникновение инфекции → цервицит у женщин. Такие случаи часто переходят в хронический цервицит, если их не лечить вовремя.
Гормональные нарушения
Гормональный фон напрямую влияет на состояние слизистой шейки матки.
Самые частые причины гормональных нарушений:
- Дефицит эстрогенов (послеродовой период, пременопауза, лактация);
- Гипотиреоз;
- Поликистоз яичников (ПКЯ);
- Стресс и хроническая усталость;
- Эндокринные заболевания.
При нехватке эстрогена слизистая становится тонкой, сухой, легко травмируется. Это способствует развитию:
- Атрофического цервицита;
- Яркой реакции на минимальные инфекции;
- Повторных рецидивов.
Нарушение микрофлоры (дисбиоз, бактериальный вагиноз)
Нарушение вагинальной флоры:
- Уменьшает количество лактобактерий;
- Повышает pH;
- Позволяет патогенным бактериям быстро размножаться.
Это создает условия для:
- Кандидозного цервицита;
- Неспецифического бактериального цервицита;
- Рецидивов воспаления;
- Формирования эрозии и контактных кровотечений.
Риски возрастают при:
- Частой смене партнеров;
- Использовании агрессивных средств интимной гигиены;
- Приеме антибиотиков;
- Снижении иммунитета.
Ослабленный иммунитет
Иммунная система контролирует микрофлору, подавляет рост бактерий и вирусов. При снижении иммунитета (стресс, болезни, дефицит витаминов, хронические инфекции) риск воспаления шейки матки значительно возрастает.
Аллергические реакции и контактные раздражители
Редкая, но важная причина.
Могут вызывать цервицит или эндоцервицит:
- Латекс (презервативы);
- Спермициды;
- Ароматизированные гели;
- Лубриканты с агрессивными компонентами;
- Моющие средства.
Такое воспаление часто ошибочно лечат как инфекционное.
Внутриматочные контрацептивы (ВМС)
Длительное ношение ВМС или неправильное введение может провоцировать:
- Неспецифический цервицит;
- Хроническое воспаление;
- Повышенный риск инфекций.
Это часто сопровождается эндоцервицитом и рецидивами.
Итог
Цервицит — многофакторное заболевание, но в 80% случаев связано с половыми инфекциями, ВПЧ или нарушением микрофлоры. Правильное определение причины — ключ к эффективному лечению и предотвращению осложнений, таких как эрозия шейки матки, рецидивы, хроническое воспаление и бесплодие.
Симптомы и первые проявления цервицита
Симптомы зависят от формы: острый цервицит или хронический цервицит.
Самые частые проявления:
- Патологические выделения: Желтые, зеленые, пенистые; С неприятным запахом; Кровянистые после полового акта (контактные кровотечения).
- Боль во время полового акта (диспареуния). Особенно при воспалении заднего свода.
- Боль внизу живота или в пояснице.
- Жжение, зуд, ощущение дискомфорта во влагалище.
- Язвы на шейке матки. Часто выявляются только при осмотре. Запрос: "язвы на шейке матки".
- Кровь после полового акта. Признак воспаления и эрозивных изменений.
- Отсутствие симптомов. При хронической форме симптомов может не быть вообще.
Диагностика цервицита
Чтобы правильно установить причину воспаления, проводится комплексная диагностика.
-
Осмотр гинеколога. Выявляются: Отек, покраснение, эрозии; Гнойные или слизистые выделения; Признаки эндоцервицита.
-
Мазок на инфекции (бактериологический и ПЦР). Ключевая часть диагностики.
-
Кольпоскопия. Показывает: Эрозии; Воспаление; Участки, подозрительные на дисплазию; ВПЧ-ассоциированные изменения.
-
Цитология (ПАП-тест). Важно для исключения передраковых состояний.
-
УЗИ органов малого таза. Оценивается состояние эндометрия, матки, яичников.
Лечение цервицита
Лечение цервицита зависит от того, какой именно возбудитель вызвал воспаление, насколько процесс острый или хронический, есть ли сопутствующие гормональные, иммунные или инфекционные нарушения. Главный принцип: сначала найти причину, затем лечить. Самолечение или случайные свечи только переводят процесс в хронический цервицит.
Антибиотикотерапия (основной метод при бактериальном цервиците)
Антибиотики назначаются в случаях, когда ПЦР анализы выявляют:
- Бактериальный цервицит;
- Хламидиоз;
- Гонорею;
- Микоплазму / уреаплазму;
- Трихомониаз.
Важно: антибиотики подбирают индивидуально, после получения результатов ПЦР и мазка на инфекции. Это позволяет избежать неэффективного лечения и рецидивов.
Противогрибковое лечение (при кандидозном цервиците)
Кандидоз шейки матки часто сочетается с:
- Зудом;
- Густыми белыми выделениями;
- Жжением;
- Рецидивами после антибиотиков.
Назначаются:
- Противогрибковые таблетки;
- Местные противогрибковые свечи;
- Восстановление микрофлоры влагалища (пробиотики).
Противовирусная терапия (ВПЧ, HSV, торпидные вирусные инфекции)
Лечение цервицита при вирусах включает:
- Противовирусные препараты;
- Иммуномодулирующие средства (по показаниям);
- Лечение сопутствующего вагинита;
- Удаление ВПЧ-ассоциированных изменений (коагуляция, радиоволновая терапия);
- Контроль ПАП-теста и кольпоскопии.
Особое внимание уделяют женщинам с:
- ВПЧ высокого онкогенного риска;
- Дисплазией шейки матки (CIN 1–3);
- Рецидивирующим HSV.
Местное лечение
Чаще всего используется как дополнение к основному лечению.
Местные средства:
- Противовоспалительные свечи;
- Антисептические свечи и растворы;
- Регенерирующие гели;
- Противоотечные препараты;
- Комбинированные вагинальные свечи (антибактериальные + противогрибковые).
Местное лечение помогает снять:
- Боль;
- Жжение;
- Отек;
- Контактные кровотечения.
Но полностью цервицит местными средствами вылечить невозможно — они лишь устраняют симптомы.
Лечение полового партнера
Обязательно при инфекциях:
- Хламидии;
- Гонорея;
- Микоплазма/уреаплазма;
- Трихомониаз;
- Герпес.
Если партнер не проходит лечение, в 90% случаев происходит реинфицирование → хронический цервицит или эндоцервицит.
Лечение хронического цервицита
Хронический цервицит требует комплексного и длительного лечения, так как воспаление уже перешло в вялотекущий, но стойкий процесс.
Комплекс лечения включает:
- Удлиненный курс антибиотикотерапии (по результатам ПЦР);
- Лечение вагинального дисбиоза (пробиотики в свечах, препараты для нормализации pH, лечение бактериального вагиноза);
- Коррекция гормонального фона (особенно при дефиците эстрогенов, атрофических изменениях, лактации, пременопаузе);
- Физиотерапевтические методы (лазеротерапия, магнитотерапия);
- Устранение сопутствующих патологий (эктопии, дисплазии (CIN), ВПЧ);
- Профилактика рецидивов (укрепление иммунитета, регулярный осмотр у гинеколога, коррекция микрофлоры).
Лечение цервицита во время беременности
Лечение проводится максимально щадящими препаратами:
- Безопасные антибиотики (категории В);
- Свечи, разрешенные беременным;
- Контроль инфекций ИППП (особенно хламидия, гонорея);
- Лечение ВПЧ или HSV только по показаниям.
Почему важно лечить?
- Риск преждевременных родов;
- Инфицирование плода;
- Хорионамнионит;
- Слабость родовой деятельности.
Когда необходимо дополнительное вмешательство?
В случае повторных рецидивов или хронического процесса может понадобиться:
- Кольпоскопия;
- Биопсия шейки матки;
- Удаление патологических участков (коагуляция, радиоволна, крио).
Лечение цервицита у женщин всегда индивидуально. Самое важное — найти точный возбудитель и вылечить его комплексно. Без лечения цервицит может привести к:
- Дисплазии шейки матки;
- Хроническому цервициту;
- Восходящим инфекциям;
- Бесплодию;
- Проблемам во время беременности.
Цервицит во время беременности
Цервицит при беременности — опасное состояние, так как может вызвать:
- Преждевременные роды;
- Инфицирование плода;
- Разрывы шейки во время родов;
- Подтекание околоплодных вод;
- Бесплодие в будущем.
Лечение проводится максимально щадящими методами, преимущественно местными препаратами.
Профилактика и последствия цервицита
Профилактика:
- Защищенный секс;
- Регулярные осмотры;
- Лечение инфекций ИППП;
- Отказ от спринцеваний;
- Поддержка микрофлоры влагалища;
- Лечение ВПЧ.
Последствия нелеченного цервицита:
- Хронический цервицит;
- Эрозия шейки матки;
- Эндоцервицит;
- ВПЧ-ассоциированная дисплазия;
- Тазовые воспалительные заболевания;
- Бесплодие;
- Рецидивы инфекций;
- Боль во время полового акта.
Вопрос-ответ
Что такое цервицит и чем он опасен?
Это воспаление шейки матки, которое может привести к эрозии, инфекциям, ВПЧ-осложнениям и бесплодию.
Каковы основные причины возникновения воспаления?
Инфекции ИППП (хламидии, гонорея, ВПЧ), травмы, вагиноз, гормональные изменения.
Чем отличается острый и хронический цервицит?
Острый — с выраженными симптомами. Хронический — почти без симптомов, но более опасен.
Как лечат цервицит во время беременности?
Преимущественно местными препаратами, индивидуально, под контролем гинеколога.
Может ли цервицит стать причиной бесплодия?
Да. Хронический цервицит вызывает спайки, воспаление, нарушение сперматранспорта.
Цены
Консультативные услуги
Врачи
Источники
- Cervicitis: Causes, Symptoms, Diagnosis & Treatment // Cleveland Clinic.
- Cervicitis // Johns Hopkins Medicine.
- Management and Treatment of Cervicitis: A Review of Clinical Effectiveness and Guidelines. Young C., et al. // Obstetrics & Gynecology. 2017. PMID: 30234930
Статья проверена экспертом

Врач-акушер-гинеколог высшей категории, сексопатолог, хирург





